Luận án Điều trị phẫu thuật động kinh thùy thái dương

Trang 1

Trang 2

Trang 3

Trang 4
Trang 5
Trang 6
Trang 7
Trang 8
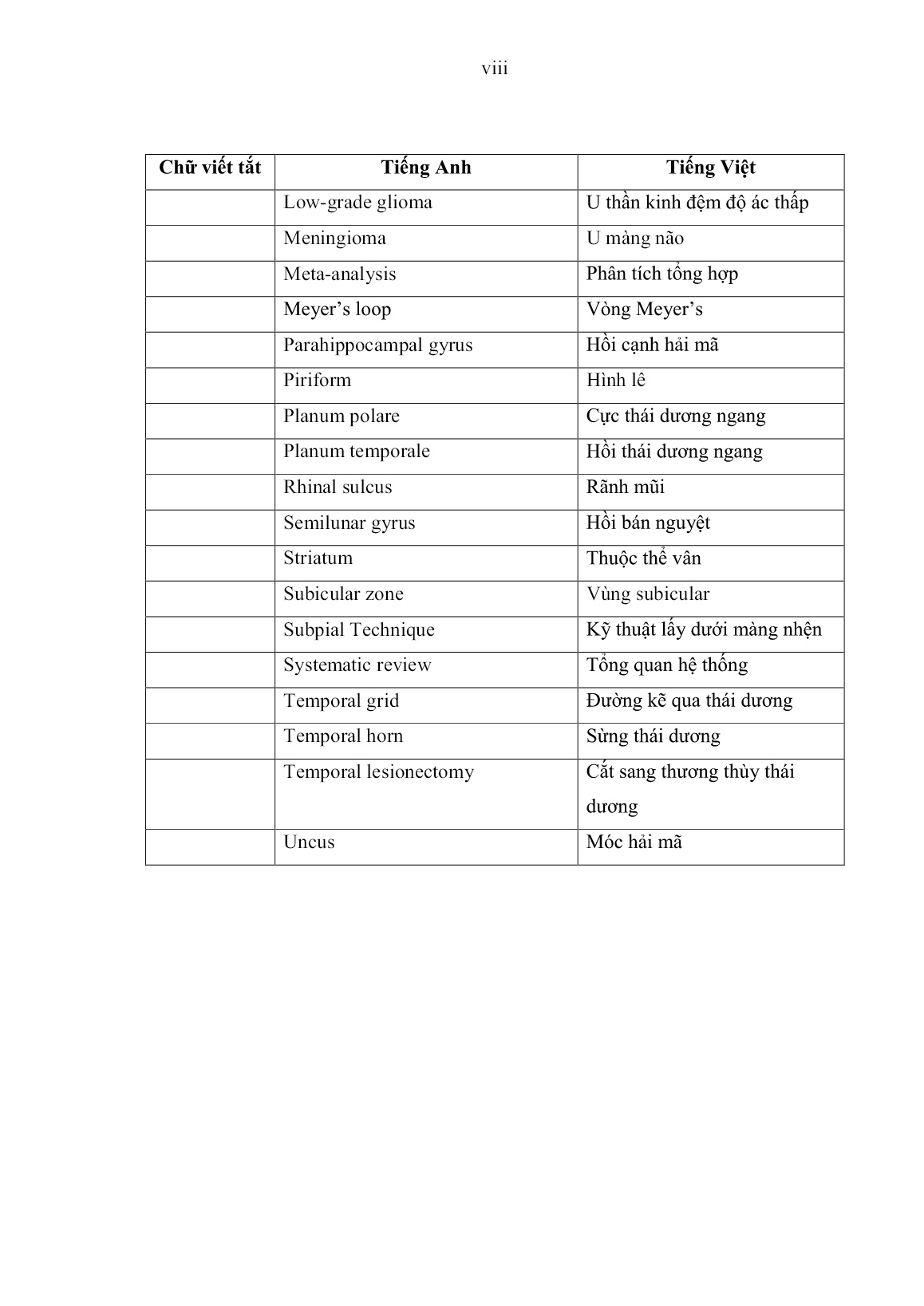
Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Luận án Điều trị phẫu thuật động kinh thùy thái dương", để tải tài liệu gốc về máy hãy click vào nút Download ở trên.
Tóm tắt nội dung tài liệu: Luận án Điều trị phẫu thuật động kinh thùy thái dương

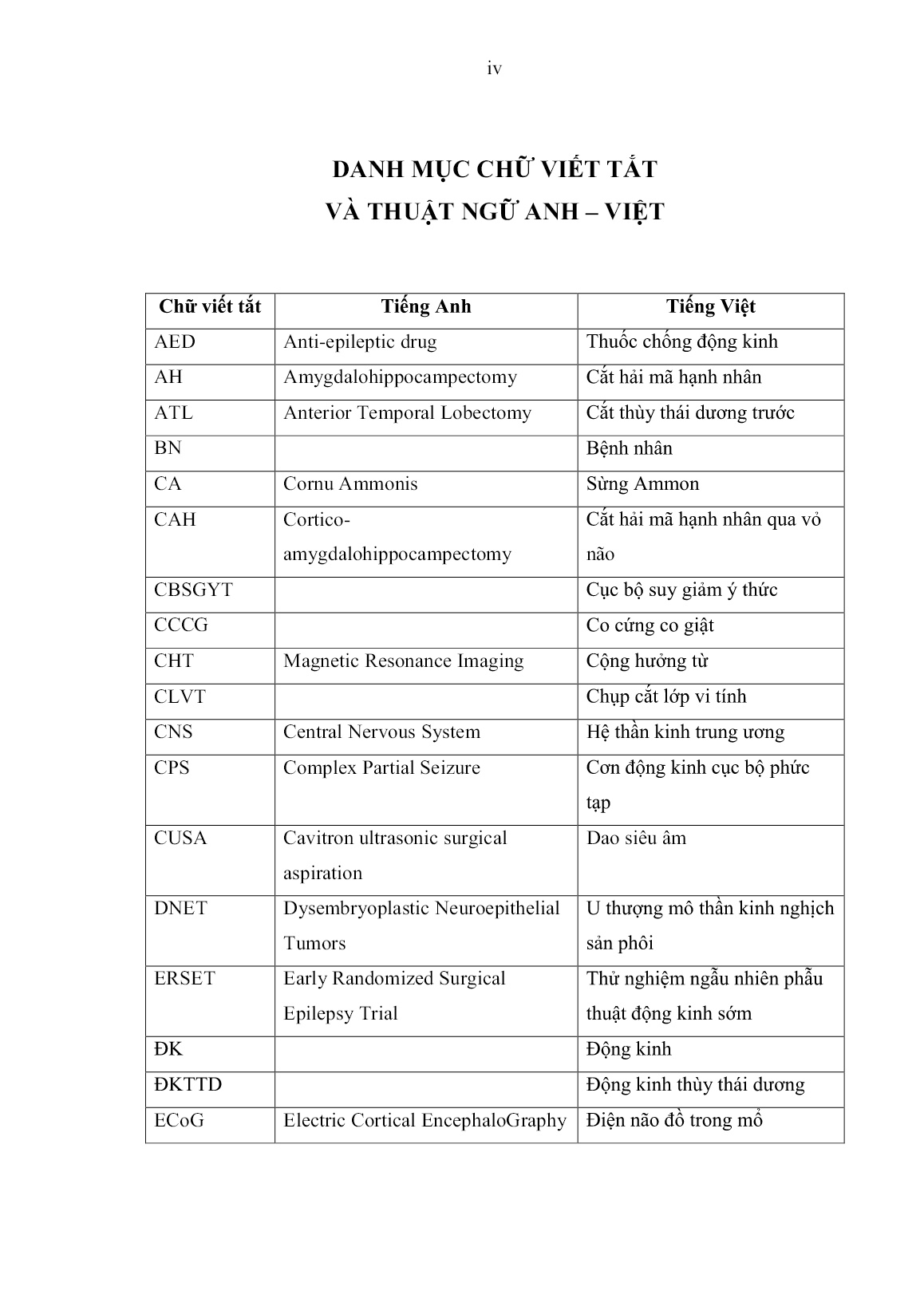
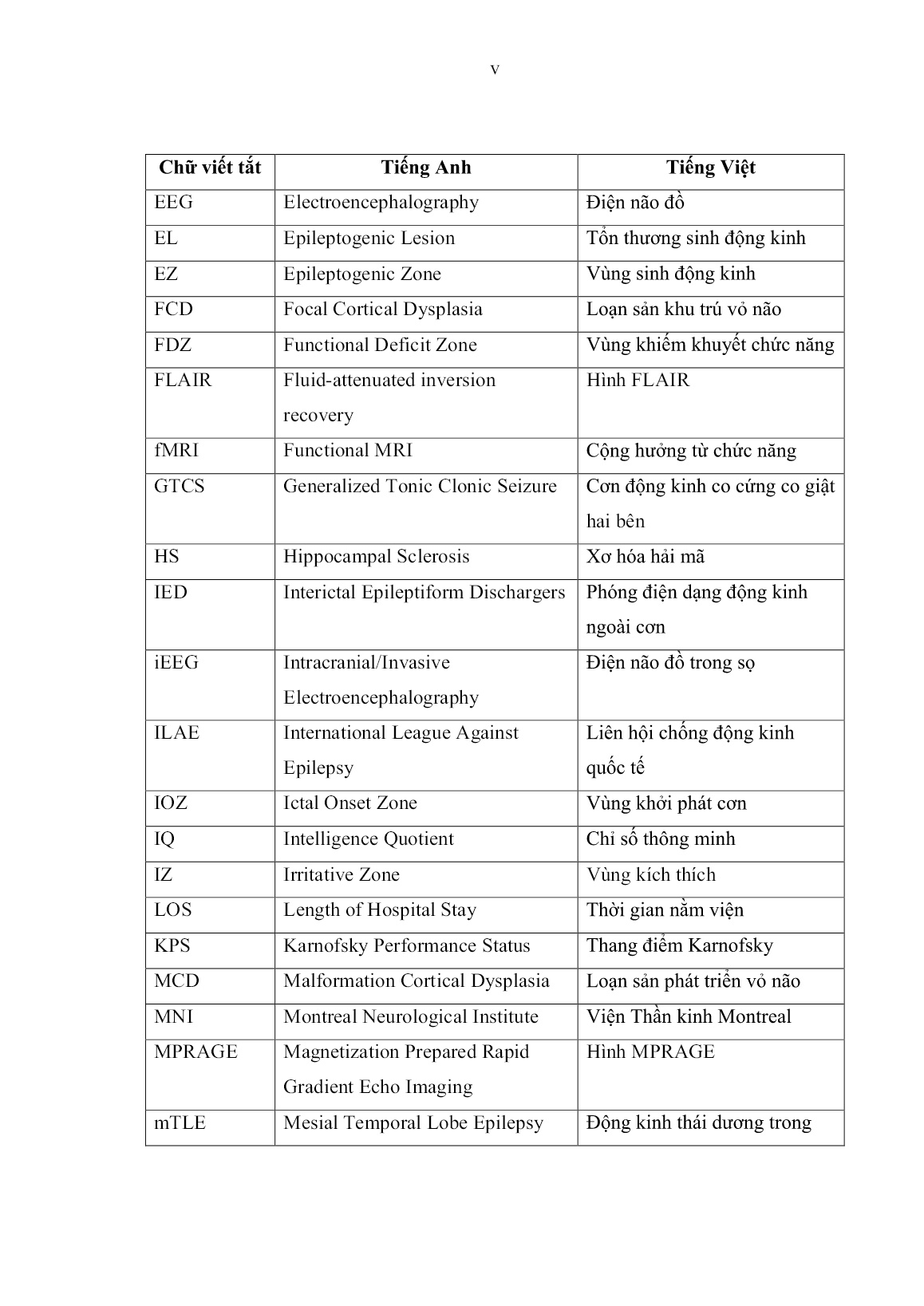
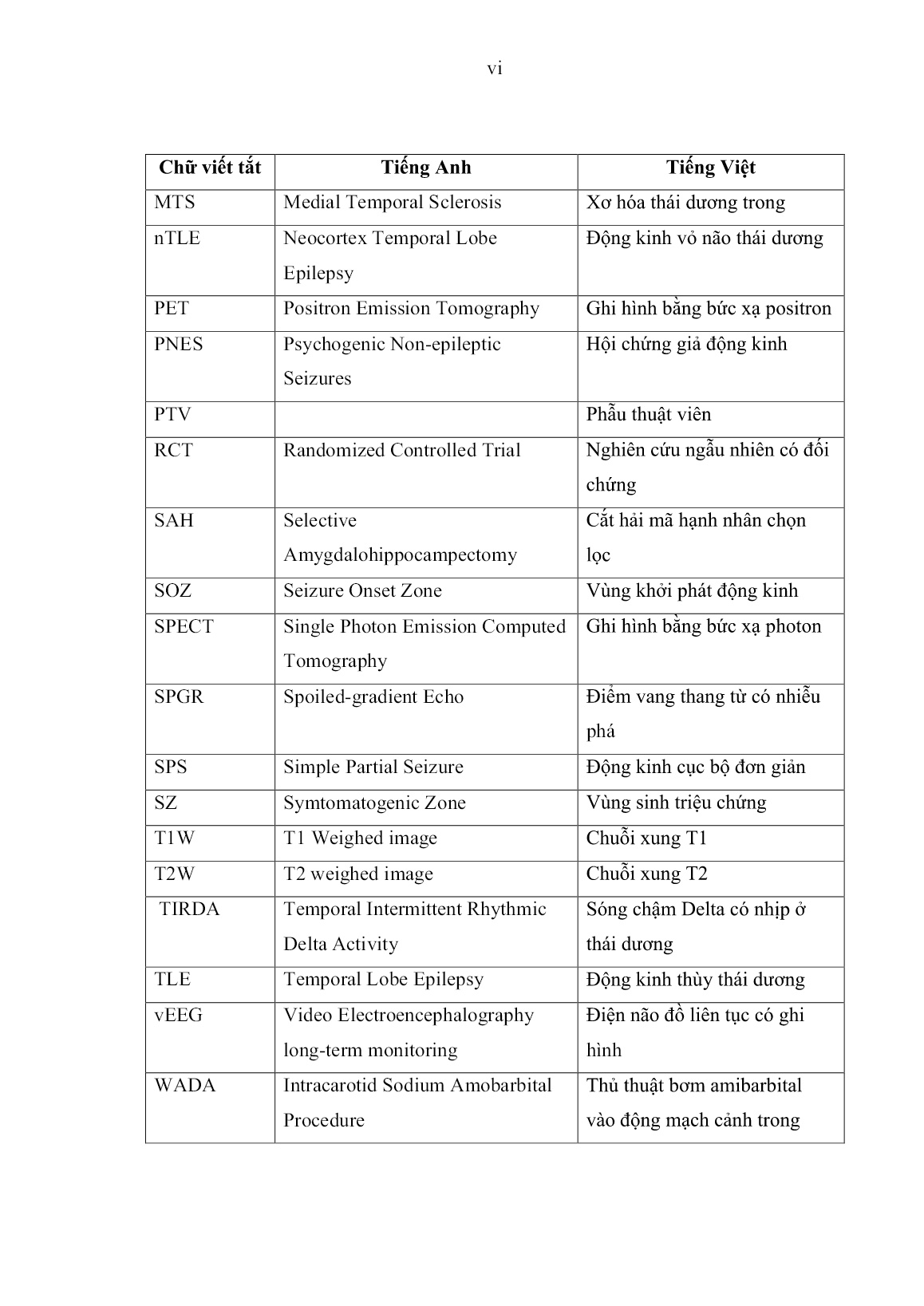
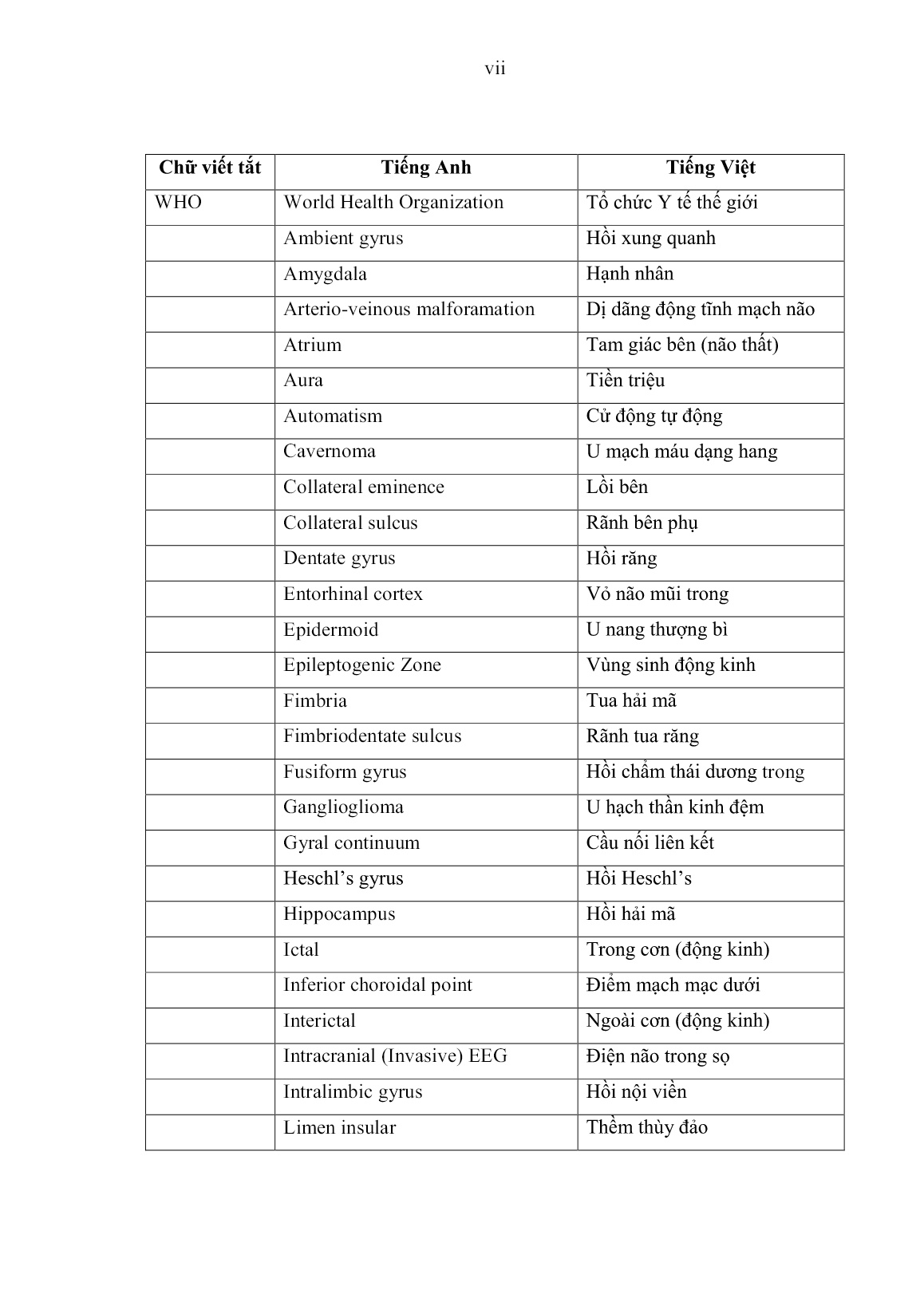
hống động kinh trước phẫu thuật trung bình < 2 thuốc, SD = 0,8, đa số bệnh nhân điều trị 2-3 loại thuốc AED trước phẫu thuật chiếm 47,5%. 70 3.1.2.6. Tình trạng trước phẫu thuật Tình trạng trước phẫu thuật của 58 bệnh nhân động kinh thùy thái dương trong nghiên cứu có các đặc đểm như sau: Bảng 3.5: Tình trạng trước phẫu thuật của nhóm nghiên cứu. Thang điểm Karnofsky Số bệnh nhân (n) Tỉ lệ (%) 0 – 40 50 – 70 80 – 100 0 8 50 0 13,8 86,2 Rối loạn tri giác Yếu nửa người 4 3 6,9 5,2 Triệu chứng đi kèm trong động kinh thùy thái dương trước phẫu thuật là rối loạn tri giác, yếu nửa người ít gặp chiếm tỉ lệ lần lượt là: 6,9% (4/58 trường hợp), 5,2% (3/58 trường hợp). Có 50/58 bệnh nhân (86,2%) nhập viện với Karnofsky từ 80 - 100 điểm, biểu hiện chủ yếu là cơn động kinh còn kiểm soát kèm đau đầu, có thể tự chăm sóc cá nhân và lao động được. Có 8/58 bệnh nhân (13,8%) với Karnofsky từ 50 - 70 điểm, có cơn động kinh khó kiểm soát, ảnh hưởng đến sinh hoạt hàng ngày, cần sự hỗ trợ của gia đình. 3.2. ĐẶC ĐIỂM ĐỘNG KINH THÙY THÁI DƯƠNG TRÊN CỘNG HƯỞNG TỪ VÀ ĐIỆN NÃO ĐỒ 3.2.1. Tổn thương não trên cộng hưởng từ (CHT) Những tổn thương não sinh động kinh ghi nhận trên cộng hưởng từ trong nghiên cứu này có những đặc trưng như sau: 71 Bảng 3.6: Tổn thương não trên cộng hưởng từ Tổn thương não trên CHT Số bệnh nhân (n) Tỉ lệ (%) Tổn thương não tân sinh Tổn thương dạng mạch máu Xơ hóa hải mã Loạn sản vỏ não khu trú 31 13 12 2 53,5 22,4 20,7 3,4 Phù não Xuất huyết Bắt thuốc tương phản từ 16 13 14 27,6 22,4 24,1 Thái dương trong Vỏ não thái dương 32 26 55,2 44,8 Bên phải Bên trái 29 29 50,0 50,0 31/58 bệnh nhân có tổn thương não tân sinh khu trú thùy thái dương trên cộng hưởng từ, chiếm tỉ lệ 53,5%. 13/58 bệnh nhân có tổn thương dạng mạch máu trên CHT, chiếm tỉ lệ 22,4%. Hai dạng tổn thương gây động kinh kháng thuốc thường gặp nhất là xơ hóa hải mã và loạn sản vỏ não khu trú lần lượt là (12/58 bệnh nhân), chiếm tỉ lệ 20,7% và (2/58 bệnh nhân), chiếm tỉ lệ 3,4%. 16/58 bệnh nhân (27,6%) phù não trên CHT trước phẫu thuật, 13/58 bệnh nhân (22,4%) xuất huyết não trên CHT và 14/58 bệnh nhân (24,1%) có thương tổn bắt thuốc tương phản từ. 32/58 trường hợp thương tổn ở thái dương trong hay liên quan thái dương trong, chiếm tỉ lệ 55,2% và 26/58 trường hợp thương tổn khu trú vỏ não thái dương, chiếm tỉ lệ 44,8%. Tổn thương não trên cộng hưởng từ phân bố bên phải và bên trái tương đương nhau chiếm tỉ lệ là 50%. 72 3.2.2. Các biến đổi trên điện não (EEG) Những biến đổi bất thương trên điện não đồ da đầu (EEG thường quy và EEG liên tục có ghi hình): TIRDA và IED trong 58 trường hợp, chúng tôi ghi nhận những đặc điểm như sau: Bảng 3.7: Các biến đổi trên điện não đồ Bất thường trên EEG Số bệnh nhân Tỉ lệ (%) Khu trú thùy thái dương Khu trú một bán cầu Lan tỏa hai bên, ưu thế một bên 47 10 1 81,1 17,2 1,7 EEG vEEG 39 19 67,2 32,8 IED (+) IED (-) 27 31 46,6 53,4 Bên phải Bên trái 29 29 50,0 50,0 Tổng cộng 58 100% Tất cả 58 bệnh nhân có biến đổi bất thường trên điện não đồ. Phổ biến nhất là sóng bất thường khu trú thùy thái dương cùng bên, chiếm tỉ lệ 81,1% (47/58 bệnh nhân), trong đó có 20/58 trường hợp (34,5%) sóng chậm bất thường và 27/58 trường hợp có ghi nhận gai sóng động kinh ngoài cơn (IED), chiếm tỉ lệ 46,6%. Có 10/58 bệnh nhân có sóng điện não bất thường thùy thái dương lan cả bán cầu cùng bên, chiếm tỉ lệ 17,2%. Tuy nhiên, cũng có 1,7% có bất thường điện não lan tỏa hai bán cầu, ưu thế một bên. Khoảng 1/3 trường hợp chiếm 32,8% bệnh nhân đo điện não liên tục có ghi hình - vEEG (tất cả bệnh nhân có sang thương liên quan hồi thái dương trong), và 39/58 bệnh nhân đo điện não đồ thường quy - EEG (một hay nhiều lần) 67,2%. Sóng điện não bất thường ghi nhận bên phải và bên trái như nhau có 29/58 trường hợp chiếm 50,0%. 73 Biểu đồ 3.6: Những biến đổi trên điện não đồ Sự liên quan giữa IED trên điện não đồ và tần suất cơn động kinh Bảng 3.8: Liên quan giữa IED và tần suất cơn Đặc điểm IED (+) IED (-) Cơn hàng ngày (> 30 cơn/tháng) Cơn hàng tuần (5-30 cơn/tháng) Cơn hàng tháng (1-4 cơn/tháng) 9 10 8 3 11 17 Tổng cộng 27 31 Qua bảng trên, chúng tôi nhận thấy có mối liên quan giữa sự xuất hiện IED trên điện não đồ và tần suất cơn động kinh (Kiểm định Chi-Square, p = 0,035). 74 3.3. ĐIỀU TRỊ PHẪU THUẬT 58 bệnh nhân động kinh thùy thái dương điều trị bằng vi phẫu thuật được ghi nhận như sau: Bảng 3.9: Đặc điểm điều trị phẫu thuật. Điều trị phẫu thuật Số trường hợp Tỉ lệ (%) Đường mổ: Trán thái dương 58 100 Kỹ thuật mổ: Cắt thùy thái dương trước – ATL Cắt thương tổn thùy thái dương 32 26 55,2 44,8 Lượng máu truyền trong mổ 0 đơn vị 1 – 2 đơn vị 56 2 96,5 3,5 Thời gian phẫu thuật < 4 giờ 4 – 6 giờ 56 2 96,5 3,5 Biến chứng của phẫu thuật Máu tụ sau mổ Tổn thương mạch máu Phù não sau mổ Rò dịch não tuỷ sau mổ Viêm màng não sau mổ Nhiễm trùng vết mổ Khiếm khuyết thần kinh Liệt dây thần kinh số III Tử vong 0 0 3 0 2 2 2 2 0 0 0 5,2 0 3,4 3,4 1,7 3,4 0 75 Tất cả bệnh nhân được phẫu thuật theo đường mổ trán thái dương có những đặc điểm trình bày trong Bước 4 chương 2. Có 32/58 bệnh nhân (55,2%) được phẫu thuật cắt thùy thái dương trước – ATL, và 26/58 bệnh nhân (44,8%) phẫu thuật cắt tổn thương. Có 56 bệnh nhân (96,5%) không truyền máu trong quá trình phẫu thuật và có 2 ca cần truyền máu, chỉ 1-2 đơn vị, chiếm tỉ lệ 3,5%. Thời gian của cuộc mổ ngắn nhất là 120 phút, dài nhất là 300 phút. Thời gian trung bình của cuộc mổ là 240 phút. Chúng tôi ghi nhận có sự tương quan giữa thời gian mổ kéo dài ở những trường hợp cần truyền máu. Biến chứng trong phẫu thuật 3/58 bệnh nhân (5,2%) có phù não sau phẫu thuật, 1/58 bệnh nhân (1,7%) khiếm khuyết thần kinh (yếu nửa người đối bên), 2/58 bệnh nhân (3,4%) liệt dây thần kinh vận nhãn, 2/58 bệnh nhân (3,4%) viêm màng não, 2/58 trường hợp (3,4%) nhiễm trùng vết mổ. Không ghi nhận trường tổn thương động mạch lớn và bệnh nhân tử vong. 3.4. KẾT QUẢ GIẢI PHẪU BỆNH (GPB) Tất cả 58 trường hợp được phẫu thuật và có kết quả giải phẫu bệnh như sau: Bảng 3.10: Kết quả giải phẫu bệnh. Giải phẫu bệnh Số trường hợp Tỉ lệ (%) Xơ hóa hải mã 12 20,7 Loạn sản vỏ não khu trú 2 3,4 U mạch máu dạng hang 10 17,2 Dị dạng động tĩnh mạch não 3 5,2 U màng não 7 12,1 U sao bào 15 25,9 U thần kinh đệm độ ác thấp 6 10,3 U quái thượng bì 3 5,2 Tổng cộng 58 100% 76 Phần lớn động kinh thùy thái dương có sang thương là u sao bào: 15/58 trường hợp (25,9%), kế tiếp là u mạch máu dạng hang có 10/58 trường hợp, chiếm tỉ lệ là 17,2%. 12/58 bệnh nhân có xơ hóa hải mã, chiếm tỉ lệ 20,7%. Có 7/58 trường hợp (12,1%) là u màng não, 3/58 trường hợp (5,2%) là u quái thượng bì và dị dạng động tĩnh mạch não, 2/58 trường hợp (3,4%) là loạn sản vỏ não khu trú. U thần kinh đệm độ ác thấp: Ganglioglioma, DNET, u sao bào lông có 6 trường hợp, chiếm tỉ lệ là 10,3%. Sự liên quan giữa kết quả giải phẫu bệnh và bất thường điện não đồ Bảng 3.11: Liên quan giữa giải phẫu bệnh và bất thường trên điện não đồ Đặc điểm Khu trú thùy thái dương Khu trú một bán cầu Lan tỏa hai bên, ưu thế một bên Fisher’s U thần kinh đệm độ ác thấp Tổn thương dạng mạch máu U màng não U sao bào HS và FCD 9 6 5 13 14 4 0 3 3 0 0 1 0 0 0 p = 0,046 Tổng cộng 47 10 1 Qua phân tích bảng, chúng tôi ghi nhận có sự liên quan giữa kết quả giải phẫu bệnh và sóng điện não bất thường trên điện não đồ trước phẫu thuật (p < 0,05). 77 Bảng 3.12: Liên quan giữa kết quả giải phẫu bệnh và IED trên điện não đồ Đặc điểm IED (+) IED (-) Fisher’s ANOVA U thần kinh đệm độ ác thấp Tổn thương dạng mạch máu U màng não U sao bào HS và FCD 4 3 2 6 12 9 4 6 10 2 p = 0,009 p = 0,008 Tổng cộng 27 31 Qua phân tích bảng trên, chúng tôi ghi nhận có sự liên quan giữa kết quả giải phẫu bệnh và IED trên điện não đồ trước phẫu thuật (Kiểm định Fisher’s, p < 0,05). Chúng tôi sử dụng kiểm định ANOVA nhận thấy có mối liên quan giữa nhóm giải phẫu bệnh xơ hóa hải mã và loạn sản vỏ não khu trú và IED trên điện não đồ trước phẫu thuật với p < 0,05. 3.5. KẾT QUẢ PHẪU THUẬT 3.5.1. Kết quả phẫu thuật Đánh giá kết quả điều trị sau phẫu thuật theo bảng phân loại theo Engel và cộng sự 1993 Bảng 3.13: Kết quả phẫu thuật phân loại cơn động kinh sau phẫu thuật Phân loại theo Engel Số bệnh nhân Tỉ lệ % Hết cơn động kinh (Class I) Ít cơn động kinh (Class II) Cải thiện cơn động kinh (Class III) Không cải thiện (Class IV) 51 4 3 0 87,9 6,9 5,2 0 Tổng cộng 58 100% Qua phân tích bảng trên, chúng tôi ghi nhận sau phẫu thuật, có 51/58 bệnh nhân (87,9%) hết cơn động kinh. Có 4 bệnh nhân ít cơn động kinh sau mổ, chiếm tỉ lệ 6,9% và 3 bệnh nhân cải thiện cơn động kinh sau mổ, chiếm tỉ lệ 5,2%. Không ghi nhận trường hợp nào không cải thiện cơn sau phẫu thuật. 78 3.5.2. Kết quả phẫu thuật theo phân loại của Engel và các yếu tố liên quan 3.5.2.1. Liên quan giữa tuổi phẫu thuật và kết quả phẫu thuật Liên quan giữa tuổi phẫu thuật và kết quả phẫu thuật như sau: Bảng 3.14: Liên quan giữa các nhóm tuổi và kết quả phẫu thuật. Nhóm tuổi Class I Class II Class III Class IV Fisher’s ANOVA < 20 tuổi 7 0 0 0 p = 0,024 p = 0,013 20 – 29 10 1 0 0 30 – 39 15 0 1 0 40 – 49 12 0 0 0 50 – 59 3 1 0 0 > 60 tuổi 4 2 2 0 Tổng cộng 51 4 3 0 Qua phân tích bảng trên, chúng tôi nhận thấy có mối liên quan giữa tuổi phẫu thuật và kết quả sau phẫu thuật (kiểm định Fisher’s, p 60 tuổi có kết quả sau phẫu thuật kém so với nhóm tuổi còn lại mang ý nghĩa thống kê (Kiểm định ANOVA, p < 0,05). Biểu đồ 3.7: Liên quan giữa tuổi phẫu thuật và kết quả sau phẫu thuật 79 3.5.2.2. Liên quan giữa thời gian động kinh và kết quả phẫu thuật Mối liên quan giữa thời gian động kinh và kết quả phẫu thuật Bảng 3.15: Liên quan giữa thời gian động kinh và kết quả phẫu thuật Thời gian động kinh Class I Class II Class III Class IV Fisher’s 0 – 10 năm ≥ 10 năm 33 18 3 1 3 0 0 0 p = 0,68 Tổng cộng 51 4 3 0 Chúng tôi nhận thấy chưa có sự liên quan về thời gian động kinh với kết quả phẫu thuật (p > 0,05). 3.5.2.3. Liên quan giữa tuổi khởi phát và kết quả phẫu thuật Mối liên quan giữa tuổi khởi phát và kết quả phẫu thuật như sau: Bảng 3.16: Liên quan giữa tuổi khởi phát và kết quả phẫu thuật. Nhóm tuổi Class I Class II Class III Class IV Fisher’s ANOVA < 20 tuổi 17 1 0 0 p = 0,014 p = 0,003 20 – 29 9 0 0 0 30 – 39 9 0 1 0 40 – 49 9 0 0 0 50 – 59 4 1 0 0 > 60 tuổi 3 2 2 0 Tổng cộng 51 4 3 0 Qua phân tích bảng trên, chúng tôi nhận thấy có mối liên quan giữa tuổi khởi phát cơn động kinh đầu tiên và kết quả sau phẫu thuật (Kiểm định Fisher’s, p < 0,05) và nhóm tuổi > 60 tuổi có sự khác biệt và kết quả sau phẫu thuật so với nhóm tuổi còn lại (kiểm định ANOVA, p < 0,05). 80 3.5.2.4. Mối liên quan giữa tuổi khởi phát và tuổi phẫu thuật Bảng 3.17: Liên quan giữa tuổi khởi phát và tuổi phẫu thuật Nhóm tuổi Tuổi khởi phát Tuổi phẫu thuật T-test ANOVA < 20 tuổi 20 – 29 30 – 39 40 – 49 50 – 59 > 60 tuổi 18 9 10 9 5 7 7 11 16 12 4 8 p = 0,0001 p = 0,0001 Tổng cộng 58 58 Chúng tôi nhận thấy có sự khác biệt về tuổi khởi phát cơn động kinh đầu tiên với tuổi phẫu thuật có ý nghĩa thống kê qua kiểm định T-test và ANOVA, p < 0,001). Biểu đồ 3.8: Liên quan giữa tuổi khởi phát và tuổi phẫu thuật 81 3.5.2.5. Liên quan giữa loại cơn động kinh và kết quả phẫu thuật Mối liên quan giữa loại cơn động kinh và kết quả phẫu thuật theo phân loại của Engel Bảng 3.18: Liên quan loại cơn động kinh và kết quả phẫu thuật. Phân loại cơn Class I Class II Class III Class IV Fisher’s ANOVA CB còn ý thức CBSGYT khởi phát không vận động CBSGYT chuyển thành CCCG 2 bên 11 21 19 4 0 0 0 2 1 0 0 0 p = 0,007 p = 0,63 Khởi phát có tiền triệu Khởi phát không tiền triệu 25 26 1 3 1 2 0 0 p = 0,715 Tổng cộng 51 4 3 0 Qua phân tích bảng trên, chúng tôi nhận thấy có mối liên quan giữa loại cơn động kinh với kết quả sau phẫu thuật (Kiểm định Fisher’s, p < 0,05). Chúng tôi không ghi nhận loại cơn động kinh nào có ảnh hưởng nhất đến kết quả sau phẫu thuật (Kiểm định ANOVA, p > 0,05). Qua phân tích bảng trên, chúng tôi nhận thấy không có mối liên quan giữa cơn khởi phát có tiền triệu hay không tiền triệu và kết quả sau phẫu thuật (Kiểm định Fisher’s, p > 0,05). 3.5.2.6. Liên quan giữa tần suất cơn động kinh và kết quả phẫu thuật Bảng 3.19: Liên quan tần suất cơn động kinh và kết quả phẫu thuật. Tần suất cơn Class I Class II Class III Class IV Fisher’s Cơn hàng ngày (> 30 cơn/tháng) 10 1 1 0 p = 1 Cơn hàng tuần (5-30 cơn/tháng) 19 1 1 0 Cơn hàng tháng (1-4 cơn/tháng) 22 2 1 0 Tổng cộng 51 4 3 0 82 Qua phân tích bảng trên, chúng tôi nhận thấy không có mối liên quan giữa tần suất cơn và kết quả sau phẫu thuật (Kiểm định Fisher’s, p > 0,05). 3.5.2.7. Liên quan giữa biến đổi trên điện não đồ và kết quả phẫu thuật Mối liên quan giữa biến đổi trên điện não đồ và kết quả phẫu thuật trong nghiên cứu của chúng tôi như sau: Bảng 3.20: Liên quan biến đổi trên điện não đồ và kết quả phẫu thuật. Biến đổi trên EEG Class I Class II Class III Class IV Fisher’s Khu trú thùy thái dương 43 3 1 0 p = 0,17 Khu trú 1 bán cầu 7 1 2 0 Lan tỏa 2 bán cầu, ưu thế 1 bên 1 0 0 0 Tổng cộng 51 4 3 0 Qua phân tích bảng trên, chúng tôi nhận thấy không có mối liên quan giữa biến đổi điện não đồ và kết quả sau phẫu thuật (Kiểm định Fisher’s, p > 0,05). 3.5.2.8. Tình trạng bệnh nhân lúc nhập viện theo thang điểm Karnofsky và kết quả sau phẫu thuật Mối liên quan giữa tình trạng bệnh nhân trước mổ và kết quả phẫu thuật Bảng 3.21: Liên quan về tình trạng bệnh nhân lúc nhập viện và kết quả. Karnofsky trước mổ Class I Class II Class III Class IV Fisher’s 50 – 70 3 2 3 0 p = 0,001 80 – 100 47 2 0 0 Tổng cộng 51 4 3 0 Qua phân tích bảng trên, chúng tôi nhận thấy rằng có mối liên quan rõ rệt giữa tình trạng bệnh nhân trước phẫu thuật và kết quả sau phẫu thuật (Kiểm định Fisher’s, p < 0,001). 83 Biểu đồ 3.9: Liên quan tình trạng nhập viện và kết quả phẫu thuật 3.5.2.9. Liên quan giữa phân loại tổn thương theo giải phẫu bệnh và kết quả sau phẫu thuật Mối liên quan giữa kết quả giải phẫu bệnh và kết quả sau phẫu thuật trong nghiên cứu này Bảng 3.22: Liên quan tổn thương theo giải phẫu bệnh và kết quả phẫu thuật. Đặc điểm Class I Class II Class III Class IV Fisher’s U thần kinh đệm độ ác thấp Tổn thương dạng mạch máu U màng não U sao bào HS và FCD 7 13 7 11 13 0 0 1 2 1 0 0 0 3 0 0 0 0 0 0 p = 0,27 Tổng cộng 51 4 3 0 - Tất cả 3 trường hợp có kết quả Class III sau mổ có giải phẫu bệnh là u sao bào. - Trong 4 trường hợp có kết quả Class II sau mổ có 1 trường hợp là xơ hóa hải mã, 2 trường hợp là u sao bào và 1 trường hợp u màng não. 84 - Qua số liệu trên, chúng tôi nhận thấy rằng không có mối liên quan rõ rệt giữa thương tổn giải phẫu bệnh và kết quả sau phẫu thuật (Kiểm định Fisher’s, p > 0,05). 3.5.2.10. Liên quan các yếu tố trước mổ và kết quả phẫu thuật Qua những yếu tố liên quan trước phẫu thuật (biến cố độc lập) và kết quả sau phẫu thuật theo Engel (biến cố kết cục), chúng tôi sử dụng phép kiểm Multivariate có kết quả như sau: Bảng 3.23: Sự liên quan giữa các nhóm trong yếu tố liên quan trước phẫu thuật và kết quả sau phẫu thuật theo Engel Các yếu tố F P < 0,05 Tuổi phẫu thuật 4,5 0,015 Tuổi khởi phát 4,9 0,011 Karnofsky 22,1 0,0001 Qua bảng trên nhận thấy, những nhóm trong các yếu tố liên quan trước phẫu thuật (tuỗi phẫu thuật, tuổi khởi phát, Karnofsky) có liên quan đến kết quả sau phẫu thuật theo Engel có ý nghĩa thống kê p < 0,05. Trong những biến số liên quan (biến độc lập) với kết quả phẫu thuật (biến phụ thuộc) được trình bày ở trên trong chương 2, chúng tôi sử dụng phân tích tương quan (correlation) và hồi qui (regression) đánh giá mức độ tương quan tuyến tính và đưa vào phương trình hồi quy. Bảng 3.24: Phân tích tương quan giữa các yếu tố trước phẫu thuật và kết quả phẫu thuật Các yếu tố Tương quan Pearson P (2-tailed) Tuổi phẫu thuật 0,361 0,005 Tuổi khởi phát 0,380 0,003 Karnofsky 0,667 0,0001 Qua bảng trên, chúng tôi nhận thấy tuổi phẫu thuật, tuổi khởi phát, tình trạng trước phẫu thuật theo Karnofsky có tương quan với kết quả phẫu thuật theo Engel. Karnofsky tương quan mạnh nhất với kết quả phẫu thuật (Pearson = 0,667), kế đến 85 là tuổi khởi phát và tuổi phẫu thuật (Pearson lần lượt là 0,380 và 0,361), với p < 0,001. Dựa vào kết quả sau phẫu thuật và các biến trong nghiên cứu, chúng tôi sử dụng mô hình hồi quy đa biến nhận thấy có mối liên hệ độc lập giữa tuổi khởi phát, tình trạng lúc nhập viện và tần suất ảnh hưởng đến kết quả phẫu thuật (R = 0,741, p = 0,0001). Phương trình hồi quy: Kết quả phẫu thuật theo Engel = 0,601*F_Karnofsky + 0,358*F_Tuổi khởi phát + 0,219*F_Tần suất cơn động kinh. Biểu đồ 3.10: Phương trình hồi quy đa biến 86 3.6. THEO DÕI SAU MỔ Bệnh nhân được hẹn tái khám và theo dõi sau phẫu thuật tại thời điểm 1 tuần, 1 tháng, 3 tháng, 6 tháng, 1 năm. Tái khám ngay khi bệnh nhân có bất kỳ triệu chứng bất thường. Thời gian bắt đầu theo dõi từ bệnh nhân đầu tiên trong nghiên cứu này (tháng 1/2016) và kết thúc theo dõi ít nhất 06 tháng sau phẫu thuật khi bệnh nhân cuối cùng xuất viện. Tất cả các bệnh nhân tái khám được đánh giá tình trạng lâm sàng cơn động kinh, sự cải thiện các triệu chứng, sự xuất hiện các triệu chứng mới. Với thời gian theo dõi trung bình 21,2 tháng (thấp nhất là 6 tháng và dài nhất 62 tháng, SD = 16,8 tháng). 3.6.1. Giai đoạn trước khi ra viện Trong nghiên cứu này này, tỉ lệ tử vong trong thời gian nằm viện là 0%. Thời gian nằm viện (LOS) trung bình là 8,1 ngày (phạm vi 4-37 ngày). LOS kéo dài, được định nghĩa là thời gian nằm viện lớn hơn phân vị thứ 75 (8,3 ngày), được quan sát thấy ở 14 bệnh nhân (24,1%). ▪ Rối loạn tri giác: Có 4/58 bệnh nhân vào viện trong tình trạng rối loạn tri giác với Karnofsky: 50-70, được điều trị nội khoa tích cực, tri giác cải thiện, sau đó được phẫu thuật và kết quả tỉnh táo sau mổ. ▪ Yếu nửa người: Có 3/58 bệnh nhân yếu nửa người trước mổ, khi ra viện bệnh nhân đều phục hồi so trước mổ. ▪ Xuất hiện các triệu chứng mới: trong quá trình bóc tách và lấy tổn thương, có 2 bệnh nhân yếu nửa người sức cơ 3/5, có 2 bệnh nhân liệt dây III không hoàn toàn (sụp mi, không giãn đồng tử, không song thị), 2 bệnh nhân hội chứng giảm trí nhớ thoáng qua, cả 2 đều hồi phục trước khi xuất viện. ▪ Có 3 trường hợp phù não sau mổ, chống phù não nội khoa, có 1 trường hợp phẫu thuật mở sọ giải ép. Cả 3 trường hợp đều ổn định trước xuất viện. ▪ Có 2 trường hợp viêm màng não sau phẫu thuật và đáp ứng với điều trị kháng sinh điều trị viêm màng não đủ liều và đủ ngày trước xuất viện. ▪ Không ghi nhận trường hợp tử vong sau phẫu thuật. 87 Bệnh nhân được đánh giá thang điểm KPS trước xuất viện, so sánh với thang điêm KPS trước nhập viện, chúng tôi ghi nhận kết quả sau: Bảng 3.25: So sánh kết quả phẫu thuật trước và sau mổ. Karnofsky Tốt Vừa Xấu Tổng số Trước mổ 86,2% 13,8% 0% 58 Sau mổ 96,6% 3,4% 0% 58 Các tỉ lệ theo thang điểm Karnofsky: tốt, vừa, xấu khi so sánh trước và sau phẫu thuật của chúng tôi lần lượt là 86,2% so với 96,6%, 13,8% so
File đính kèm:
 luan_an_dieu_tri_phau_thuat_dong_kinh_thuy_thai_duong.pdf
luan_an_dieu_tri_phau_thuat_dong_kinh_thuy_thai_duong.pdf LÊ VIẾT THẮNG.pdf
LÊ VIẾT THẮNG.pdf TTLA - LÊ VIẾT THẮNG.pdf
TTLA - LÊ VIẾT THẮNG.pdf

