Luận án Nghiên cứu đánh giá hiệu quả tiêm botulinum toxin qua nội soi trong điều trị rối loạn phát âm co thắt

Trang 1

Trang 2

Trang 3

Trang 4

Trang 5

Trang 6

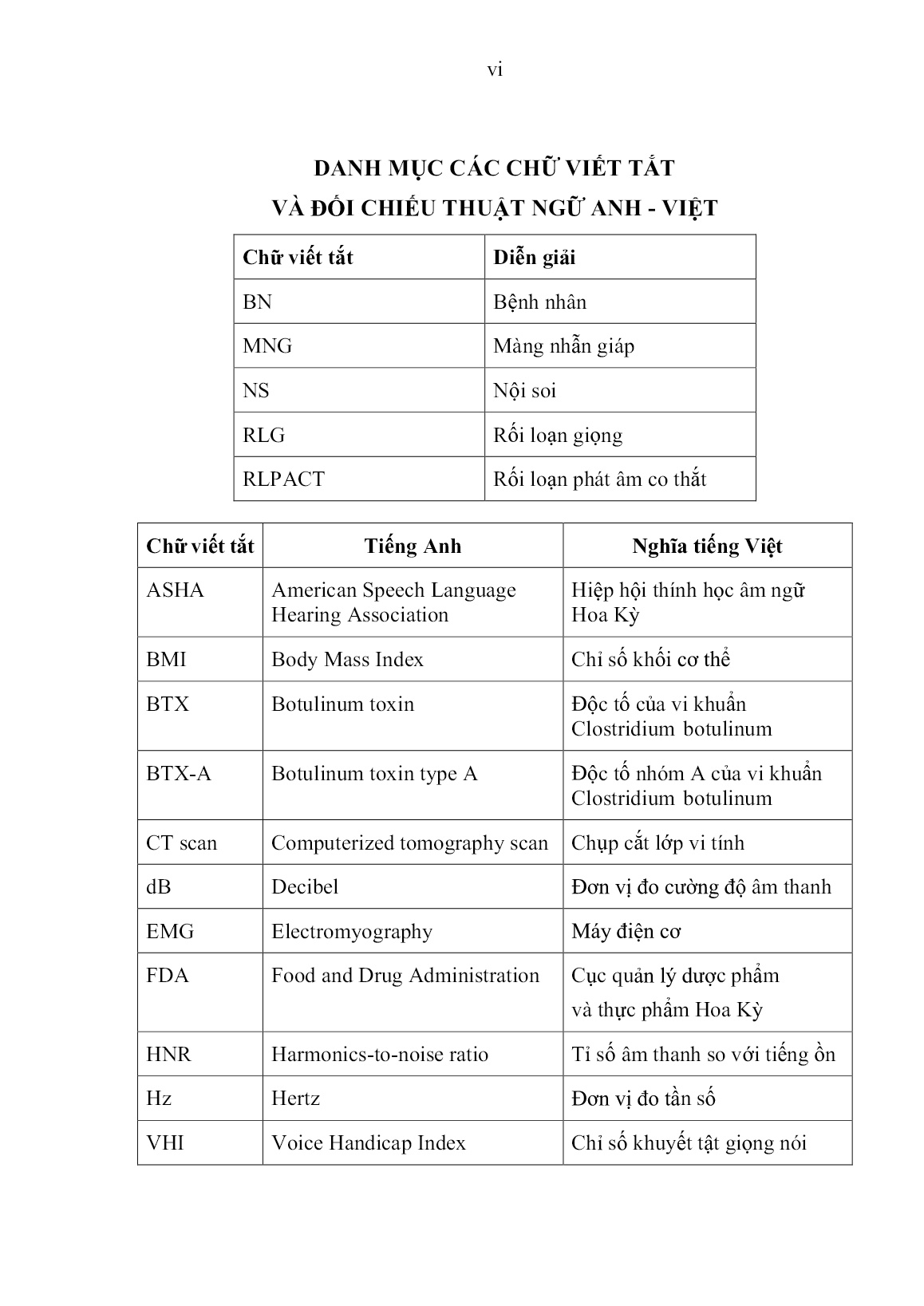
Trang 7
Trang 8

Trang 9

Trang 10
Tải về để xem bản đầy đủ
Bạn đang xem 10 trang mẫu của tài liệu "Luận án Nghiên cứu đánh giá hiệu quả tiêm botulinum toxin qua nội soi trong điều trị rối loạn phát âm co thắt", để tải tài liệu gốc về máy hãy click vào nút Download ở trên.
Tóm tắt nội dung tài liệu: Luận án Nghiên cứu đánh giá hiệu quả tiêm botulinum toxin qua nội soi trong điều trị rối loạn phát âm co thắt

iều để đạt liều tối ưu thông qua các tiêu chí đánh giá đáp ứng điều trị nhằm cân bằng giữa hiệu quả và tác dụng phụ. Trước mỗi lần tiêm, chúng tôi đánh giá lại tình trạng của BN và điều chỉnh liều để đạt liều tối ưu thông qua 4 tiêu chí đánh giá hiệu quả đáp ứng ở lần điều trị trước đó:[32],[64] - Mức độ đáp ứng lâm sàng cao (cải thiện tốt). - Thời gian đáp ứng hiệu quả từ 4 tháng trở lên. - Không có tác dụng phụ nặng. - Thời gian của tác dụng phụ kéo dài dưới 2 tuần. Liều điều trị cho BN ở những lần sau sẽ thay đổi tương ứng với từng tiêu chí không đáp ứng ở lần tiêm trước đó: - Mức độ đáp ứng lâm sàng lần tiêm trước: Cải thiện tốt: giữ nguyên liều lần tiêm trước Có cải thiện nhẹ hoặc không cải thiện: tăng thêm 1 đơn vị Abobotulinum toxin cho tổng liều tiêm lần sau - Thời gian đáp ứng hiệu quả: Từ 4 tháng trở lên: giữ nguyên liều lần tiêm trước Dưới 4 tháng: tăng thêm 1 đơn vị Abobotulinum toxin cho tổng liều tiêm lần sau 60 - Tác dụng phụ: Tác dụng phụ nhẹ: giữ nguyên liều lần tiêm trước Tác dụng phụ vừa: giảm 1 đơn vị Abobotulinum toxin cho tổng liều tiêm lần sau Tác dụng phụ nặng: không tiêm - Thời gian tác dụng phụ: Dưới 15 ngày: giữ nguyên liều lần tiêm trước Từ 15 ngày trở lên: giảm 1 đơn vị Abobotulinum toxin cho tổng liều tiêm lần sau Tổng hợp 4 tiêu chí trên sẽ tính được tổng liều tiêm lần sau trên từng BN. Trường hợp sau khi đánh giá lại mức độ rối loạn phát âm của BN trở về mức nhẹ, BN sẽ được tư vấn luyện giọng và theo dõi mà không tiêm BTX-A theo đúng tiêu chuẩn chọn bệnh. Các bước tiến hành Bảng 2.4. Quy trình kỹ thuật tiêm botulinum toxin A Stt Người thực hiện Các bước thực hiện Mô tả cụ thể 1. 1 Điều dưỡng - Giải thích quy trình kỹ thuật tiêm BTX-A điều trị rối loạn phát âm co thắt. - Đặt thuốc co mạch vào mũi BN, xịt thuốc tê vào niêm mạc miệng #03 phút. - Chuẩn bị tư thế trước khi tiêm: Bệnh nhân ngồi thẳng lưng, đầu ngửa, 2 chân duỗi thẳng, 2 tay dọc theo người. - Chuẩn bị dụng dung dịch pha loãng chuẩn của Dysport® (BTX-A) với nước cất, nồng độ 3 đơn vị trên 0,1 mL - Chuẩn bị ống nội soi vô trùng. Chuẩn bị BN 61 2. Bác sĩ - Chích tê 0,5 ml Lidocain 2% vào khí quản qua màng nhẫn giáp, bệnh nhân phản xạ ho giúp gây tê toàn bộ thanh quản. 3. Bác sĩ - BS nội soi đưa ống nội soi mềm qua bên mũi thông thoáng hơn: + Đưa ống soi vào mũi sát sàn mũi, đi dọc theo tam giác giữa khe dưới, sàn mũi, phần trước vách ngăn. Sau đó đưa ống soi đến vòm, dịch chuyển đầu ống xuống dưới dọc theo thành sau vòm mũi họng + Tiếp tục đưa ống soi nhẹ nhàng dọc theo mặt trên đáy lưỡi từ ngoài vào trong, đến thanh quản. 4. Bác sĩ A. Trường hợp BN rối loạn vận động cơ thanh quản thể khép - BS tiêm BTX-A sờ xác định các mốc là sụn giáp và sụn nhẫn, màng nhẫn giáp. - Kim được uốn hơi cong cao lên khoảng 30 đến 45 độ, và sau đó được đâm xuyên qua màng nhẫn giáp gần vị trí đường giữa. Sau khi qua màng nhẫn giáp, chiều kim theo hướng lên trên và ra ngoài. - Trong khi bác sĩ đâm kim, cùng lúc sẽ nhìn hình ảnh nội soi hướng dẫn, xác định vị trí đầu kim sau khi xuyên qua màng nhẫn giáp. - Qua hình ảnh nội soi, hướng đầu kim vào vị trí điểm giữa cơ giáp phễu (điểm giữa bờ dưới niêm mạc dây thanh), sau khi kim đâm vào đúng cơ giáp phễu, yêu cầu bệnh nhân nói /i/ sẽ thấy đáp ứng trên màn hình máy điện cơ (gia tăng điện thế của đơn vị vận động sóng từ sự co cơ giáp phễu). Nội soi họng thanh quản ống mềm Tiêm BTX-A trong rối loạn phát âm co thắt thể khép Chích tê tại chổ 62 5. Bác sĩ B. Trường hợp BN rối loạn vận động cơ thanh quản thể mở: - BS tiêm BTX-A nắm sụn giáp 2 bên, xoay thanh quản sang hướng đối diện để bộc lộ cơ nhẫn giáp sau: Ngón tay cái được đặt vào bờ sau của sụn giáp ở bên được tiêm, với bốn ngón tay khác ở trên thành sụn giáp đối bên, xoay khung thanh quản theo chiều ngang để tiếp cận trực tiếp tới bờ sau của thanh quản. - Đâm kim vào bờ sau của sụn giáp ở chỗ nối của 1/3 dưới và 2/3 trên của sụn (bờ trên cơ siết họng dưới). Kim được nâng lên bờ trên sụn nhẫn và sau đó di chuyển nhẹ ra ngoài đến vị trí cơ nhẫn phễu sau, nghe tín hiệu trên máy điện cơ. - Cùng lúc sẽ nhìn hình ảnh nội soi hướng dẫn, xác định vị trí đầu kim nằm trong cơ, không xuyên vào thanh quản. 6. Bác sĩ - Với vị trí xác nhận dựa vào nội soi và máy điện cơ, bác sĩ hút nhẹ để đảm bảo rằng kim đã không xuyên qua mạch máu. Khi đó bắt đầu tiêm chậm 0,2 ml dung dịch thuốc pha (6 đơn vị Dysport) - Thực hiện tương tự cho bên đối diện 7. Bác sĩ, điều dưỡng - Đánh giá kết quả, tư vấn cho BN sau tiêm. - Tháo, ngâm rửa tiệt trùng dụng cụ và ống nội soi. Kết thúc Tiêm BTX-A trong rối loạn phát âm co thắt thể mở Tiêm BTX-A vào cơ nội tại thanh quản 63 Hình 2.7. Quy trình kỹ thuật tiêm BTX-A điều trị RLPACT thể khép “Nguồn: BN T.T.P.T., SHS: N15-0088984” 2.7.4. Theo dõi đánh giá sau tiêm Bệnh nhân được theo dõi sinh hiệu, tác dụng phụ trong 2 giờ sau chích. Một số tai biến nặng sau chích có thể gặp và hướng xử trí: - Sốc phản vệ: hiếm gặp, trong quá trình tiêm chuẩn bị sẵn hộp chống sốc. Trường hợp xảy ra sốc phản vệ thì ngừng tiêm ngay, cho bệnh nhân nằm tại chỗ, tiêm Adrenaline theo phác đồ chống sốc phản vệ. - Chảy máu trong quá trình tiêm và nội soi: ít gặp, cầm máu tại chỗ bằng thuốc co mạch, các vật liệu cầm máu như Merocel, Surgicel, Spongel... kết hợp băng ép tại chỗ tiêm. - Khó thở: ít gặp, nguyên nhân thường là do co thắt thanh quản, dự phòng bằng cách gây tê dưới da ở vị trí đâm kim (trước màng giáp nhẫn), xịt tê niêm mạc 64 thanh quản trước khi tiêm botulinum toxin. Xử trí tùy theo mức độ khó thở thanh quản Theo dõi các tác dụng phụ khác của thuốc như sặc, nuốt vướng, đau tại vị trí tiêm, khàn, giọng nói bị thoát hơi...; các tác dụng phụ này nếu có thường nhẹ và tự hồi phục sau tiêm 1-2 tuần. Trong nghiên cứu của chúng tôi, phân loại tác dụng phụ dựa theo hướng dẫn quốc gia về cảnh giác dược năm 2015 do GS TS Lê Quang Cường làm trưởng ban được ban hành theo quyết định số 3551/QĐ-BYT, ngày 19/09/2013 của Bộ trưởng Bộ Y tế, gồm 3 mức nặng, trung bình, nhẹ. Dặn dò bệnh nhân ăn uống, sinh hoạt đúng cách sau tiêm: - Không ăn uống trong vòng 3 giờ đầu sau tiêm. - Không xoa bóp vùng thanh quản sau tiêm. - Không ăn những thực phẩm cứng, khó nhai, nhiều gia vị, chua, cay. - Nên cắt thức ăn thành những miếng nhỏ làm cho chúng dễ nuốt hơn. - Khi uống các loại đồ uống nên dùng ống hút, uống chậm. Đối với bệnh nhân được tiêm lần đầu tiên, thời điểm tiêm được thực hiện sau khi hoàn tất đầy đủ các quy trình trên. Đối với bệnh nhân tiêm lặp lại, thời điểm tiêm là sau 24 tuần kể từ lần tiêm đầu tiên hoặc triệu chứng rối loạn giọng xuất hiện trở lại như trước khi tiêm lần đầu. Có sự độc lập giữa bác sĩ đánh giá các thang điểm trước và sau tiêm và bác sĩ thực hiện thủ thuật tiêm. Sau khi tiêm bệnh nhân được hẹn tái khám sau 1 tuần, 1 tháng, 2 tháng và 6 tháng (hoặc trước lần tiêm tiếp theo). Lịch tái khám có thể thay đổi sát hơn tùy vào tình trạng của bệnh nhân. Bệnh nhân xuất viện được phát một phiếu theo dõi hiệu quả điều trị (phụ lục 3), bác sĩ điều trị giải thích và hướng dẫn bệnh nhân cách tự đánh giá trước khi tiêm, sau đó mỗi ngày trong 2 tuần sau khi tiêm, 4 tuần và sau đó hàng tháng đến tháng thứ 6 sau tiêm (hoặc trước lần tiêm tiếp theo). Phiếu theo dõi này hỗ trợ đánh giá hiệu quả điều trị và tác dụng phụ, giúp điều chỉnh liều thuốc tối ưu cho lần tiêm tiếp theo. 2.7.5. Phương pháp đánh giá mức độ rối loạn phát âm và hiệu quả điều trị 65 Trong nghiên cứu, bằng chứng mức độ đáp ứng lâm sàng dựa trên 2 nhóm phương pháp đánh giá hiệu quả điều trị: tiêu chuẩn chủ quan và tiêu chuẩn khách quan. 2.7.5.1. Đánh giá mức độ rối loạn phát âm theo tiêu chuẩn chủ quan: a. Đánh giá theo bảng chỉ số khuyết tật giọng nói - VHI: Phương pháp thực hiện: Tất cả bệnh nhân sẽ được tư vấn và hướng dẫn tự đánh giá Bảng chỉ số khuyết tật giọng nói. Bảng gồm 30 câu hỏi, chia thành 3 phần với 10 câu hỏi mỗi phần, liên quan đến chức năng, thực thể và cảm xúc của bệnh nhân, với tổng điểm là 120. Bệnh nhân trả lời từng câu hỏi bằng cách cho điểm mỗi câu từ 0 điểm – không bao giờ đến 4 điểm – luôn luôn. Tiêu chí đánh giá điểm VHI theo Jacobson [55], [76] b. Đánh giá mức độ hài lòng của bệnh nhân về giọng nói sau điều trị Phương pháp thực hiện: Tất cả bệnh nhân sẽ được tư vấn và hướng dẫn tự đánh giá vào Bảng mức độ hài lòng về giọng nói sau tiêm (phụ lục 4). Đây là những câu tự đánh giá mà bệnh nhân được hỏi để đánh giá mức độ hài lòng của bệnh nhân về giọng nói sau tiêm: 2.7.5.2. Đánh giá mức độ rối loạn giọng theo tiêu chuẩn khách quan: a. Đánh giá mức độ cơn co thắt đánh giá trên nội soi thanh quản ống mềm kết hợp soi hoạt nghiệm thanh quản: Phương pháp thực hiện: Tất cả bệnh nhân được đánh giá thống nhất trên một hệ thống nội soi thanh quản ống mềm kết hợp soi hoạt nghiệm thanh quản của hãng Karl-Storz. Mỗi bệnh nhân được đánh giá nội soi tại 4 thời điểm: trước khi tiêm BTX- A, 1 tháng, 2 tháng và 6 tháng (hoặc trước lần tiêm tiếp theo). Trong khi soi thanh quản, bệnh nhân được yêu cầu phát âm và kéo dài duy trì âm /i/, đọc các câu ngắn: “Đồ - rê - mi - pha - son - la - si”, “Em uống ít yến ấm áp” và “không có gì quý hơn độc lập tự do”. Để loại trừ sự khác nhau về độ phóng đại của việc ghi hình và xử lý hình ảnh, cần đo thêm chiều dài của dây thanh. Hoạt động thanh quản cũng được quan sát trong khi phát âm và khi hít thở yên lặng. 66 Hình 2.8. Nội soi thanh quản ống mềm kết hợp soi hoạt nghiệm “Nguồn: BN C.N.P., SHS: N19-0238402” Chúng tôi quay phim và ghi âm khi soi thanh quản, lưu trữ trên một máy chủ an toàn. Các đoạn phim - ghi âm nội soi thanh quản cho mỗi bệnh nhân được chỉnh sửa bằng Window Movie Maker (phiên bản 2018, Microsoft). Video đã được chỉnh sửa để loại bỏ các cảnh phim không liên quan, như quay vào mặt của bệnh nhân trước khi đưa ống soi vào mũi, đưa ống soi tiến vào qua mũi đến thanh quản, bệnh nhân kích thích, nuốt, và ho. Tiếp theo, các clip đã được chỉnh sửa để loại bỏ bất kỳ thông tin nào có thể xác định bệnh nhân như tên, tuổi, giới tính và đối thoại giữa bác sĩ lâm sàng và bệnh nhân. Cảnh quay còn lại đã được chỉnh sửa thêm để tạo ra một đoạn phim đa phương tiện cho thấy hoạt động thanh quản của bệnh nhân khi thực hiện các test phát âm trong khi nội soi. Các clip dài trung bình 30 giây. Sau đó các đoạn phim sẽ được chụp lại hàng loạt hình liên tục theo định dạng .PNG bằng phần mềm Portable SnagIt, chọn hình thanh môn khép kín nhất trong chu kỳ dao động, đưa vào phân tích bằng phần mềm y khoa Digimizer. 67 A: Dây thanh khi nghỉ (không co thắt) B: Dây thanh co thắt Hình 2.9. Đo các tiêu chí đánh giá cấu hình thanh quản bằng phần mềm “Nguồn: BN N.T.M., SHS: N19-0307409” Đối với bệnh nhân RLPACT, chúng tôi sử dụng tiêu chí nội soi của tác giả Zwirner [118] tương ứng với 3 đặc điểm chính đánh giá cấu hình thanh quản trong cơn co thắt, mỗi tiêu chí nội soi được đánh giá theo 4 mức: bình thường, nhẹ, trung bình và nặng (toàn nén). 68 a) Mức độ nén thanh quản theo chiều trước sau trong cơn co thắt: Tỉ lệ chiều dài dây thanh từ trước đến sau khi toàn nén trong cơn co thắt so với chiều dài dây thanh khi nghỉ. b) Mức độ nén thanh quản theo chiều ngang trong cơn co thắt: Mức độ khép băng thanh thất khi toàn nén. c) Cơn co thắt bất thường làm mất sóng rung niêm mạc do sự đóng nhanh và mạnh của thanh môn trong cơn co thắt khi phát âm thử nghiệm với âm /i/. Soi hoạt nghiệm thanh quản cho phép phát hiện các cơn co thắt làm cản trở sóng rung niêm mạc, thường do 2 dây thanh đóng kín hoặc run làm ngắt quãng, giảm hoặc mất sóng rung niêm mạc theo thang điểm. Tổng hợp đánh giá mức độ cơn co thắt đánh giá qua nội soi. Hình 2.10. Hình ảnh nội soi thanh quản A. Bình thường B. Mức độ nhẹ C. Mức độ trung bình D. Mức độ nặng 69 b. Phân tích âm Phương pháp tiến hành: Bệnh nhân được ghi âm giọng nói bằng chương trình ghi âm Sound Forge 11.0 và được phân tích âm bằng chương trình Praat của viện ngữ âm học đại học Amsterdam – Hà Lan theo hướng dẫn của tác giả Trần Việt Hồng [3]. Quy trình ghi âm giọng nói: Ghi âm nhóm bệnh: - Bệnh nhân ở tư thế ngồi thoải mái trong phòng cách âm, quy trình cách thức ghi âm thống nhất giống nhau cho tất cả bệnh nhân, 4 thời điểm trước tiêm BTX-A và sau tiêm 1 tháng, 2 tháng và 6 tháng (hoặc trước lần tiêm tiếp theo). - Nội dung ghi âm: Phát âm các nguyên âm /i/, /a/ kéo dài Đếm số từ 1 đến 10 Đọc các câu ngắn: “Đồ - rê - mi - pha - son - la - si”, “em uống ít yến ấm áp” và “không có gì quý hơn độc lập tự do” Hát một đoạn bài hát “Như có Bác Hồ trong ngày vui đại thắng” của tác giả Phạm Tuyên “Như có Bác Hồ trong ngày vui đại thắng Lời Bác nay đã thành chiến thắng huy hoàng. Ba mươi năm đấu tranh giành toàn vẹn non sông, Ba mươi năm dân chủ cộng hòa kháng chiến đã thành công” - Kỹ thuật ghi âm: Bệnh nhân ngồi trong phòng cách âm, cầm micro đặt nghiêng 45o so với mặt phẳng ngang miệng, đưa micro ra trước cách miệng 7cm. Bệnh nhân cầm bảng hướng dẫn nội dung ghi âm và tiến hành đọc phát âm theo bảng. Người ghi âm điều khiển phần mềm Sound Forge 11.0 trên máy vi tính, ghi giọng nói bệnh nhân lưu vào tập tin ghi âm. Ghi âm nhóm chứng: Ghi âm giọng nói người bình thường, cách thức ghi âm, điều kiện ghi âm, các mẫu câu chữ phát âm đều giống như nhóm bệnh và 70 lấy các chỉ số cũng giống như nhóm bệnh. Quy trình phân tích âm: Mở phần mềm Praat, mở các File ghi âm giọng nói bệnh nhân đã lưu, chọn đoạn phát âm nguyên âm /i/, lấy giá trị phần mềm đo được ghi ra kết quả: Các chỉ số Jitter, Shimmer, HNR Sao lưu kết quả vào phiếu phân tích âm cho từng lần kiểm tra để so sánh với nhau. Hình 2.11. Hình ghi âm và kết quả phân tích âm bệnh nhân RLPACT “Nguồn: BN H.T.T.S., SHS: A12-0054277” Tiến hành đánh giá bằng cách chia thang điểm dựa vào giá trị trung bình của nhóm đo được và giá trị trung bình của nhóm chứng, đánh giá các chỉ số Jitter, Shimmer, HNR trước và sau tiêm BTX-A [3]. Theo chương trình phân tích âm Praat, giá trị ngưỡng bệnh lý của các chỉ số Jitter và Shimmer lần lượt là 0,68% và 3,8%; giá trị bình thường của HNR là 20 dB [27]. Tuy nhiên với cách phân tích âm của mỗi chương trình, hay cách ghi âm, giọng nói các quốc gia khác nhau có thể gây chênh lệch về giá trị các chỉ số Jitter, Shimmer, HNR [3]. Do đó khi phân tích âm ta phải có nhóm chứng với người bình thường cùng hoàn cảnh, điều kiện, địa phương, dân tộc, vùng, nhóm tuổi phải giống với nhóm bệnh để so sánh khách quan [3],[27]. Tổng hợp đánh giá theo các tiêu chuẩn chủ quan và khách quan 71 Dựa vào các tiêu chuẩn chủ quan và khách quan có 3 mức độ đánh giá hiệu quả điều trị như sau: 1. Cải thiện tốt: - Chỉ số VHI trở về bình thường hoặc mức nhẹ - Mức độ hài lòng cao về giọng nói sau điều trị - Không còn cơn co thắt trên nội soi hoặc mức độ cơn co thắt nhẹ - Phân tích âm các chỉ số về bình thường hoặc rối loạn nhẹ 2. Có cải thiện: - Chỉ số VHI rối loạn ở mức trung bình. - Mức độ hài lòng trung bình về giọng nói sau điều trị - Mức độ cơn co thắt trung bình trên nội soi - Phân tích âm các chỉ số rối loạn mức độ trung bình 3. Không cải thiện: - Chỉ số VHI vẫn rối loạn ở mức nặng. - Bệnh nhân không hài lòng về giọng nói sau điều trị - Mức độ cơn co thắt nặng trên nội soi - Phân tích âm các chỉ số rối loạn mức độ nặng 2.8. Sai số và cách khống chế sai số Kiểm soát sai lệch chọn lựa: Chọn đối tượng nghiên cứu phải chặt chẽ, thỏa mãn tiêu chuẩn chọn mẫu qua việc thăm khám lâm sàng tỉ mỉ, toàn diện và cho làm đầy đủ các xét nghiệm cần thiết. Kiểm soát sai lệch thông tin: - Định nghĩa rõ ràng, cụ thể các biến số nghiên cứu. - Tập huấn cẩn thận cho các nhân viên y tế hỗ trợ ghi phiếu chỉ định và hướng dẫn BN đi làm các cận lâm sàng khi BN vào viện điều trị. - Chúng tôi đã giải thích cho BN và người nhà BN hiểu rõ mục đích của nghiên cứu, đồng thời có sự chia sẻ và giúp đỡ để họ có thể yên tâm hợp tác trong quá trình tham gia vào nghiên cứu. 72 Ngoài ra, chúng tôi đã tiến hành nghiên cứu thử trên khoảng 10 bệnh nhân, từ đó có những điều chỉnh cần thiết trước khi tiến hành nghiên cứu thực sự. 2.9. Phương pháp xử lý và phân tích dữ liệu - Số liệu cần được làm sạch trước khi nhập liệu - Số liệu sau được nhập liệu và quản lý bằng phần mềm Microsoft Excel 2010. - Các kết quả thu thập được theo biểu mẫu thống nhất, làm sạch số liệu, quản lý và phân tích số liệu bằng phần mềm thống kê SPSS 20.0. - Trung bình ± độ lệch chuẩn được sử dụng để mô tả các biến số định lượng, nếu số liệu phân phối không chuẩn thì trung vị và khoảng tứ vị sẽ được báo cáo. - Sử dụng phép kiểm T-test, Paired T-test kiểm định mức ý nghĩa giữa hai biến định lượng được phân phối chuẩn. - Sử dụng phép kiểm định chi bình phương (χ2) kiểm định về mức ý nghĩa giữa hai biến định tính khi số liệu ở dạng tần suất. Trong trường hợp số liệu không đáp ứng điều kiện sử dụng phép kiểm định chi bình phương (n<40 hoặc tần số kỳ vọng <5), chúng tôi sử dụng phép kiểm chính xác của Fisher. - Phân tích thống kê mô tả các biến về đặc điểm lâm sàng, cận lâm sàng, kết quả điều trị theo tỷ lệ % và tìm mối tương quan giữa các đặc điểm này bằng phép kiểm pearson χ2 test đối với các phân phối chuẩn và phép kiểm Wilcoxon đối với phân phối không chuẩn để kiểm định sự khác biệt thống kê, với sự khác biệt có ý nghĩa khi p < 0,05. 2.10. Đạo đức trong nghiên cứu Nghiên cứu này đã được chấp thuận bởi Hội đồng đạo đức của Đại học Y Dược TP.HCM, Hội đồng khoa học kỹ thuật của Bệnh viện Đại Học Y Dược TP. Hồ Chí Minh và Hội đồng trình đề cương nghiên cứu sinh của Bộ môn Tai Mũi Họng - Đại Học Y Dược TP.HCM. Đây là nghiên cứu một thủ thuật điều trị, các hoạt động chẩn đoán và điều trị hoàn toàn tuân theo chỉ định thường quy của bác sĩ lâm sàng và của bệnh viện. Trước khi được nhận vào nghiên cứu, các bệnh nhân và người nhà bệnh nhân đều được giải thích kỹ về mục đích nghiên cứu, lợi ích và bất lợi khi tham gia nghiên 73 cứu, các hoạt động của nghiên cứu tiến hành trên bệnh nhân, quyền từ chối tham gia nghiên cứu và chỉ nhận vào nghiên cứu khi bệnh nhân đồng ý và ký thỏa thuận tham gia nghiên cứu. Thông báo kết quả cho bệnh nhân sau thủ thuật. Trong quá trình nghiên cứu, đối tượng tham gia nghiên cứu sẽ được theo dõi quá trình điều trị và diễn tiến bệnh, kịp thời phát hiện các tác dụng phụ và báo cáo cho nhóm điều trị của bệnh viện để có hướng xử lý thích hợp. Phản hồi kết quả nghiên cứu cho lãnh đạo cơ sở nghiên cứu. Tất cả những thông tin liên quan đến bệnh nhân đều được quản lý và giữ bí mật. Bệnh nhân có quyền dừng tham gia nghiên cứu bất cứ lúc nào mà không chịu áp lực nào. Nghiên cứu tuân thủ theo Thông tư 45/2017/TT-BYT và mục đích duy nhất là phục vụ cho khoa học, công trình nghiên cứu này không còn có bất kỳ mục đích nào khác. 74 KẾT QUẢ 3.1. Đặc điểm lâm sàng và cận lâm sàng bệnh nhân RLPACT Việc sàng lọc bệnh nhân đưa vào nghiên cứu bắt đầu từ tháng 11/2017 đến tháng 12/2020, có tất cả 38 bệnh nhân thực hiện tổng số 84 lần tiêm, thỏa mãn tiêu chuẩn chọn vào và loại ra được đưa vào phân tích kết quả. 3.1.1. Đặc điểm dân số học 3.1.1.1. Phân loại bệnh nhân theo tuổi Biểu đồ 3.1. Phân bố theo tuổi Nhận xét: Trong số 38 bệnh nhân, tuổi trung bình là 54,5 ± 10,8 tuổi; trong đó thấp nhất là 22 tuổi và cao nhất là 73 tuổi. Độ tuổi khởi phát bệnh thường gặp nhất là từ 41 – 60 tuổi (47,4%). 26,3% 47,4% 26,3% 0,0% 5,0% 10,0% 15,0% 20,0% 25,0% 30,0% 35,0% 40,0% 45,0% 50,0% Tuổi từ 18-40 Tuổi từ 41-60 Tuổi trên 60 75 3.1.1.2. Phân loại bệnh the
File đính kèm:
 luan_an_nghien_cuu_danh_gia_hieu_qua_tiem_botulinum_toxin_qu.pdf
luan_an_nghien_cuu_danh_gia_hieu_qua_tiem_botulinum_toxin_qu.pdf TOM TAT LUAN AN_NGUYEN THANH TUAN.pdf
TOM TAT LUAN AN_NGUYEN THANH TUAN.pdf Thông tin luận án đưa lên mạng_Nguyen Thanh Tuan.doc
Thông tin luận án đưa lên mạng_Nguyen Thanh Tuan.doc NGUYỄN THÀNH TUẤN.pdf
NGUYỄN THÀNH TUẤN.pdf

